Para intentar prever la evolución de la enfermedad se ha recurrido a comparaciones con la última gran pandemia, la gripe de 1918-19

Manuel Peinado Lorca/José Miguel Sanz Anquela
Actualizado:15/06/2020 11:02h
¿Tendremos un otoño tranquilo? ¿Habrá una segunda oleada de COVID-19? Para intentar prever la evolución de la enfermedad se ha recurrido a comparaciones con la última gran pandemia, la gripe de 1918-19 provocada por el virus A-H1N1.
Desde que mejoraron las estadísticas sobre la evolución de la COVID-19 en España (Figura 1), los debates sobre la reducción o “desescalada” de las medidas de distanciamiento físico y la apertura de fronteras para favorecer el turismo aluden con frecuencia a las tres “olas” que caracterizaron la dramática mortalidad de la gripe H1N1.
A medida que las tasas de contagio y mortalidad de la COVID-19 comenzaron a remitir a mediados del mes pasado, el debate se centró en dos líneas de pensamiento.
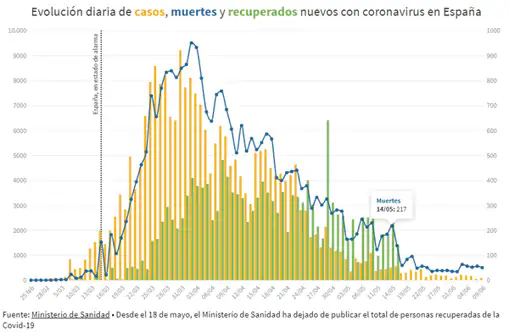
Por un lado, se sitúan quienes defienden, sin pruebas, que el coronavirus está perdiendo virulencia y en dos o tres semanas será tan marginal como la gripe. Esa percepción se basa en la supuesta debilitación del virus por adaptación a nuestra especie, un proceso que se ha dado en otras ocasiones.
Por otro lado, otros pronostican una segunda oleada similar a la que se produjo en el otoño de 1918, el período más mortal de la gripe H1N1 (Figura 2).
Se estima que casi 500 millones de personas (un tercio de la población mundial de 1918) mostraron síntomas clínicos asociados a la gripe H1N1. La enfermedad fue excepcionalmente grave. Las tasas de letalidad fueron superiores al 2,5 %, veinticinco veces mayores que las registradas en otras epidemias de gripe cuya media ronda el 0,1 %.
Al menos 50 millones de personas fallecieron y algunas investigaciones sugieren que se acercaron a los 100. La Primera Guerra Mundial, que coincidió temporalmente con la gripe de 1918, acabó con la vida de 21 millones de personas en cuatro años. La gripe hizo lo mismo en cuatro meses. Hoy sabemos que el 80 % de las bajas estadounidenses en aquella guerra no fueron por fuego enemigo sino por la gripe.
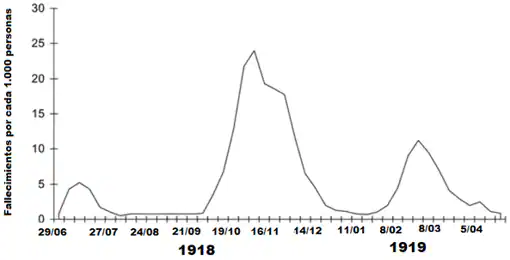 Mortalidad semanal combinada por gripe y neumonía en Reino Unido, 1918–1919. Como puede verse en esta gráfica la gripe y la neumonía asociada de 1918-19 se caracterizaron por tres oleadas pandémicas. Modificada a partir de Taubenberger, J.K. y Morens, D.M. (2006). 1918 Influenza: the Mother of All Pandemics. Emerg Infect Dis. 12(1): 15–22
Mortalidad semanal combinada por gripe y neumonía en Reino Unido, 1918–1919. Como puede verse en esta gráfica la gripe y la neumonía asociada de 1918-19 se caracterizaron por tres oleadas pandémicas. Modificada a partir de Taubenberger, J.K. y Morens, D.M. (2006). 1918 Influenza: the Mother of All Pandemics. Emerg Infect Dis. 12(1): 15–22
El virus de 1918 fue la madre de todas las gripes. Las pandemias de gripe A desde entonces, y de hecho casi todos los casos de gripe A en el mundo (excepto las infecciones por los virus aviarios A-H5N1, de 1997, y A-H7N7, de 2003), han sido causados por descendientes del virus de 1918, incluidos los virus “derivados”, el A-H2N2 (gripe asiática de 1957, también con tres olas epidémicas), y el A-H3N2 (gripe de Hong Kong de 1967, con dos oleadas), que están compuestos por genes clave del virus de 1918, modificados por genes de la gripe aviar que se incorporaron posteriormente.
Los virus de la gripe y el coronavirus comparten algunas semejanzas en la forma en que se transmiten a través de partículas respiratorias, primero, y, secundariamente, de las superficies en las que se depositan. Por eso, las lecciones aprendidas de los esfuerzos para mitigar la propagación de la gripe de 1918-19 han guiado las políticas epidemiológicas de contención de la COVID-19 que promueven intervenciones no farmacéuticas, como el distanciamiento físico, el uso de mascarillas y el cierre de los centros de enseñanza.
La Primera Guerra Mundial y la gigantesca movilización de tropas crearon una situación idónea para la difusión de la gripe. El acuartelamiento de millones de soldados y sus desplazamientos por todo el mundo en barcos y trenes atestados impulsaron la circulación del virus en 1918.
La segunda oleada de gripe extraordinariamente mortal del otoño de 1918 se difundió de modo casi exactamente lineal a lo largo de las rutas ferroviarias y marítimas, y desde ellas irradió causando estragos en las poblaciones de todo el mundo no expuestas directamente a las mismas. Debido a que los brotes de gripe a escala pandémica disminuyeron a partir del verano de 1919, resulta tentador imaginar que la pandemia de hoy puede seguir una trayectoria similar.
Sin embargo, las diferencias fundamentales entre la biología del SARS-CoV-2 y los virus de la gripe hacen que sea difícil prever la evolución futura del COVID-19 en función de lo que sucedió a principios del siglo XX.
 El SARS-CoV-2 y el virus de la gripe son diferentes. Ambos tienen material genético en forma de ARN.
El SARS-CoV-2 y el virus de la gripe son diferentes. Ambos tienen material genético en forma de ARN.
Los virus ARN tienden a acumular muchas mutaciones a medida que se multiplican; por lo general, no corrigen los inevitables errores que tienen lugar durante la replicación. Esas mutaciones impredecibles pueden conducir a cambios significativos: el virus puede saltar de especie a la que infecta, o puede volverse más o menos letal, o propagarse más o menos fácilmente.
Dentro de los virus ARN, los coronavirus son una excepción: corrigen los errores que tienen lugar durante el proceso de replicación, lo que disminuye su variabilidad. Por eso, desde que fue secuenciado por primera vez en diciembre de 2019 y a pesar de que ha viajado por todo el mundo y a través de múltiples huéspedes humanos, las secuencias descifradas recientemente en Estados Unidos solo registran menos de diez mutaciones en las 30.000 posiciones potenciales de su genoma.
La relativa estabilidad genética del SARS-CoV-2 significa que es improbable que los picos futuros de la enfermedad se deban a cambios naturales en la virulencia debidos a mutaciones. Todo parece indicar que el coronavirus reaparecerá de nuevo, aunque sin las devastadoras consecuencias letales que tuvo la segunda oleada de la gripe de 1918-19.
En una simulación reciente sobre la epidemia en España se pronostica una posible segunda oleada de COVID-19 que se iniciaría en el mes de septiembre. En ese artículo también se muestra que la intervención basada en conocer el estado infectivo de cada uno de nosotros mediante test diagnósticos fiables, con el consiguiente autoaislamiento y rastreo de los contactos, podría limitar su progresión y alcance.
En todo caso, las fluctuaciones en los casos de COVID-19 no sucederán con la previsibilidad de las oleadas de gripe en 1918-19. Lo más probable es que, a medida que el SARS-CoV-2 continúe circulando en poblaciones susceptibles a nivel mundial, el distanciamiento físico-social y el uso de mascarillas controlarán su propagación y mantendrán relativamente constantes las tasas de infección y mortalidad.
El estudio oficial de seroprevalencia ENE-COVID-19 ha calculado que un 5 % de la población española tiene anticuerpos frente al coronavirus. El problema está en ese 95 % de población que todavía no ha entrado en contacto con el virus. Por ello es clave la detección temprana de los potenciales transmisores mediante PCR, CRISPR, el fago Phi29, y otros test diagnósticos rápidos y de bajo coste que detectan la secuencia viral con precisión.
A medida que los estados a escala europea o las comunidades autónomas relajen las medidas de alejamiento social, surgirán nuevos brotes de COVID-19. Este escenario continuará hasta que la población europea adquiera una incierta inmunidad colectiva que, en el caso ideal, será acelerada por una futura vacuna. Desgraciadamente, este proceso puede medirse en años en lugar de en meses.
La historia muestra que la pandemia de gripe disminuyó después de una tercera oleada a finales de la primavera de 1919 sin que hubiera ni vacuna (que no estaría disponible hasta mediados de la década de 1940), ni test moleculares o serológicos, ni terapia antiviral efectiva, e incluso sin el decisivo apoyo de los respiradores mecánicos.
Hoy estamos viviendo una nueva pandemia. Afortunadamente, la biología de los virus de la gripe y de los coronavirus es diferente, lo que no hace previsible que haya una devastadora segunda oleada. Pero también, y desgraciadamente, el final de la gripe en el verano de 1919 no significa tampoco el final de COVID-19 en el verano de 2020.
El control de la pandemia depende de la sensatez y responsabilidad de todos y cada uno de nosotros. Depende de nosotros, no solo de lo que nos recomienden en las normas o de los resultados de los test diagnósticos por concluyentes que sean.
Manuel Peinado Lorca es catedrático de Universidad. Departamento de Ciencias de la Vida e Investigador del Instituto Franklin de Estudios Norteamericanos, Universidad de Alcalá.
José Miguel Sanz Anquela es profesor asociado en Ciencias de la Salud. Departamento de Medicina y Especialidades Médicas, Universidad de Alcalá.
Este artículo fue publicado originalmente en The Conversation.
No hay comentarios:
Publicar un comentario